
Communication médecin-patient : modèles fondés sur des données probantes et normes professionnelles

Table des matières
La communication médecin-patient a une incidence directe sur la manière dont les patients comprennent leur état, suivent leur traitement et se rétablissent. C'est pourquoi les cliniciens modernes doivent posséder de solides compétences en communication en plus de leur expertise médicale.
Ce guide va au-delà de l'empathie de base pour explorer des protocoles et des cadres fondés sur des données probantes. Nous discuterons également de l'intégration d'outils de visualisation 3D tels que VOKA pour normaliser l'éducation des patients, réduire la charge cognitive et atténuer les risques professionnels.
La prise de décision partagée (PDP) comme critère de qualité
Le modèle traditionnel de « paternalisme médical », dans lequel les médecins sont les seuls à prendre des décisions, évolue vers une dynamique plus collaborative. La prise de décision partagée s'est imposée comme l'étalon-or des soins de qualité. Il s'agit d'un processus dans lequel les cliniciens et les patients travaillent ensemble pour sélectionner les tests, les traitements et les plans de soins sur la base de preuves cliniques. Une telle approche permet d'équilibrer les risques et les résultats attendus avec les préférences et les valeurs du patient.
Pour une prise de décision partagée efficace, les informations standard doivent être collectées et organisées en obligatoire, requis et facultatif catégories. Ces données sont ensuite communiquées au patient et aux autres professionnels de santé impliqués dans ses soins.
-
Obligatoire (les informations doivent être incluses/enregistrées). Date, lieu, patient vu par/professionnel responsable, liste des problèmes, point de décision partagée et état actuel, options, risques et avantages discutés.
-
Exigée (si elle existe, l'information doit être incluse/enregistrée). Méthode de consultation (par exemple, face à face), consentement à l'enregistrement, autres professionnels présents (et personnes accompagnant le patient) et personnes impliquées dans la prise de décision.
-
En option (choix local si l'information est incluse/enregistrée). Informations avant la discussion, actions après la discussion.
A examen de 14 études sur la prise de décision partagée en Corée du Sud indique que la PDS entraîne une plus grande satisfaction des patients (10/14 études), une réduction des conflits décisionnels (8 études) et une amélioration des connaissances (9 études).
Lors des observations en milieu hospitalier, les comportements courants en matière de gestion du développement durable consistaient à expliquer les problèmes et à utiliser un langage adapté à la compréhension du patient. Les efforts pour vérifier la compréhension ou identifier les obstacles potentiels étaient moins fréquents.
Les principaux avantages de l'utilisation du SDM sont les suivants :
-
Amélioration de l'adhésion au traitement. Les patients satisfaits et impliqués dans le processus décisionnel sont plus enclins à suivre les traitements qui leur sont prescrits.
-
Réduction des conflits décisionnels. Ce processus permet de minimiser la lutte interne ou l'incertitude que ressentent les patients lorsqu'ils doivent choisir entre plusieurs options de traitement.
-
Amélioration des connaissances. En s'engageant dans la PDS, le patient comprend mieux son problème clinique, ainsi que les risques et les avantages des différentes options.
Modèles de communication fondés sur des données probantes pour les cliniciens modernes
Plusieurs cadres validés ont été élaborés afin de fournir une approche structurée de la rencontre clinique. Ces modèles servent de lignes directrices pour la communication médecin-patient, garantissant qu'aucune information essentielle n'est omise au cours d'une conversation. Par conséquent, la mise en œuvre de ces cadres est un élément clé d'une communication efficace entre le médecin et le patient la communication avec les patients dans les soins de santé, Ils constituent une norme reproductible en matière de sécurité et de clarté.
Le cadre SEGUE pour des conversations structurées
Le cadre SEGUE est utilisé pour faciliter la communication entre le patient et le médecin en divisant la rencontre en cinq phases distinctes :
1
S - Préparer le terrain.
Accueillez le patient, expliquez-lui la raison de votre visite et reconnaissez son point de vue.
2
E - Obtenir des informations.
Utilisez des questions ouvertes pour comprendre l'histoire du patient.
3
G - Donner des informations.
Expliquer le diagnostic et les options thérapeutiques dans un langage simple.
4
U - Comprendre le point de vue du patient.
Vérifier la compréhension et répondre aux préoccupations d'ordre émotionnel.
5
E - Mettre fin à la rencontre.
Résumer le plan et confirmer les prochaines étapes.
Le cadre SEGUE présente plusieurs atouts. Tout d'abord, la longévité de l'approche, puisqu'elle est utilisée avec succès depuis près de 30 ans. SEGUE a survécu parce qu'il fournit les bases universelles d'une rencontre médicale. Les autres points forts sont les suivants :
-
Cohérence. Cela signifie que les cinq étapes et leurs éléments fonctionnent harmonieusement pour mesurer un seul concept : la compétence en matière de communication.
-
Bonne fiabilité entre les évaluateurs. Elle mesure le degré d'accord entre différents « évaluateurs » (personnes qui observent et évaluent les médecins). Une fiabilité inter-juges élevée signifie que le cadre est objectif. Il élimine les préjugés personnels de l'évaluateur car les éléments de la liste de contrôle sont clairs.
-
Facilité d'utilisation. SEGUE est conçu comme une liste de contrôle simple et binaire, facile à mémoriser et à rappeler lors d'un rendez-vous rapide de 15 minutes avec un patient.
Cependant, le cadre SEGUE présente également une faiblesse importante. Plusieurs études empiriques ont montré que les instruments utilisant des échelles de réponse binaires (oui/non), tels que SEGUE, peuvent ne pas mesurer avec précision les différences de compétences en matière d'entretien médical.
AIDET pour l'expérience des patients
AIDET est un cadre de communication utilisé dans les soins de santé pour améliorer l'expérience du patient, diminuer son anxiété et augmenter son observance grâce à des interactions structurées. Il signifie Reconnaître, Présenter, Durée, Expliquer et Remercier, chacun représentant une phase d'interaction spécifique avec des actions spécifiques requises.
1
A - Accuser réception.
Saluer les patients par leur nom, établir un contact visuel et reconnaître les membres de la famille présents dans la pièce.
2
I - Introduire.
Indiquer votre nom, votre spécialité et votre rôle dans les soins prodigués.
3
D - Durée.
Fournir une estimation des délais pour les tests ou des temps d'attente afin de gérer les attentes.
4
E - Explication.
Décrire ce qui va se passer, pourquoi cela se passe, et répondre à toutes les questions pour s'assurer de la compréhension.
5
T - Merci.
Exprimer sa gratitude pour sa coopération, sa patience et pour avoir choisi votre établissement.

Malgré sa simplicité, le cadre est encore largement utilisé par les prestataires de soins de santé, en particulier par les spécialistes débutants. Ces cinq étapes simples sont bénéfiques à plusieurs égards :
-
Amélioration de la satisfaction des patients. Les rapport spécifique a souligné que l'une des cliniques pédiatriques a enregistré une augmentation de 2,6 % du Net Promoter Score, qui est passé à 83,3 % après la mise en œuvre d'AIDET.
-
Amélioration de la pratique infirmière. La recherche menée auprès des infirmières d'urgence a montré qu'AIDET atténue l'anxiété, renforce l'empathie et réduit les plaintes en fournissant des informations claires et en assurant la cohérence de l'équipe.
-
Confiance des élèves. Les étudiants en soins infirmiers ont fait état d'une meilleure prise en charge des patients, d'une meilleure relation et d'un soulagement de l'anxiété grâce à AIDET. Les évaluations à court terme ont montré que 96,6 % des patients exposés l'appréciaient.
Le protocole SPIKES pour les scénarios cliniques complexes
Le protocole SPIKES est un cadre en six étapes pour l'annonce de mauvaises nouvelles en milieu clinique, en particulier en oncologie, afin d'assurer une communication empathique et structurée. Élaboré en 2000, il aide les cliniciens à recueillir l'avis des patients, à partager l'information, à offrir un soutien et à planifier en collaboration.
Lorsqu'il s'agit d'annoncer une mauvaise nouvelle ou de discuter d'un diagnostic qui change la vie, le protocole SPIKES offre une voie structurée et empathique :
1
S - Mise en place de l'entretien.
Il s'agit de garantir le respect de la vie privée et d'impliquer les membres de la famille.
2
P - Perception.
Évaluer ce que le patient sait déjà.
3
I - Invitation.
Demander au patient la quantité d'informations qu'il souhaite recevoir.
4
K - Connaissance.
Donner l'information en petits morceaux, en évitant la terminologie professionnelle.
5
E - Emotions.
Faire preuve d'empathie face à la réaction émotionnelle du patient.
6
S - Stratégie et résumé.
Établir un plan clair pour l'avenir.
Les cliniciens formés font état d'une plus grande confiance dans l'annonce de mauvaises nouvelles. La revue a noté des gains constants en termes de performance (par exemple, via des évaluateurs indépendants ou le retour d'information des PS), mais aucune étude n'a mesuré les résultats pour le système ou les patients, comme la satisfaction ou la réduction de l'anxiété, ce qui met en évidence les lacunes de la recherche. Citée plus de 88 fois, elle correspond aux préférences des patients en matière de communication directe et honnête.
Meilleures pratiques universelles pour une communication médecin-patient efficace
Les cadres donnent une structure, mais le succès d'une rencontre clinique dépend toujours d'une communication centrée sur l'humain. En 2026, même avec toute la technologie, la « touche humaine » compte plus que jamais, et il est essentiel de pouvoir expliquer clairement des informations complexes pour obtenir des soins de qualité. Dans cette section, nous explorerons les moyens pratiques d'y parvenir.
Combler le fossé de la compréhension grâce aux outils de communication visuelle
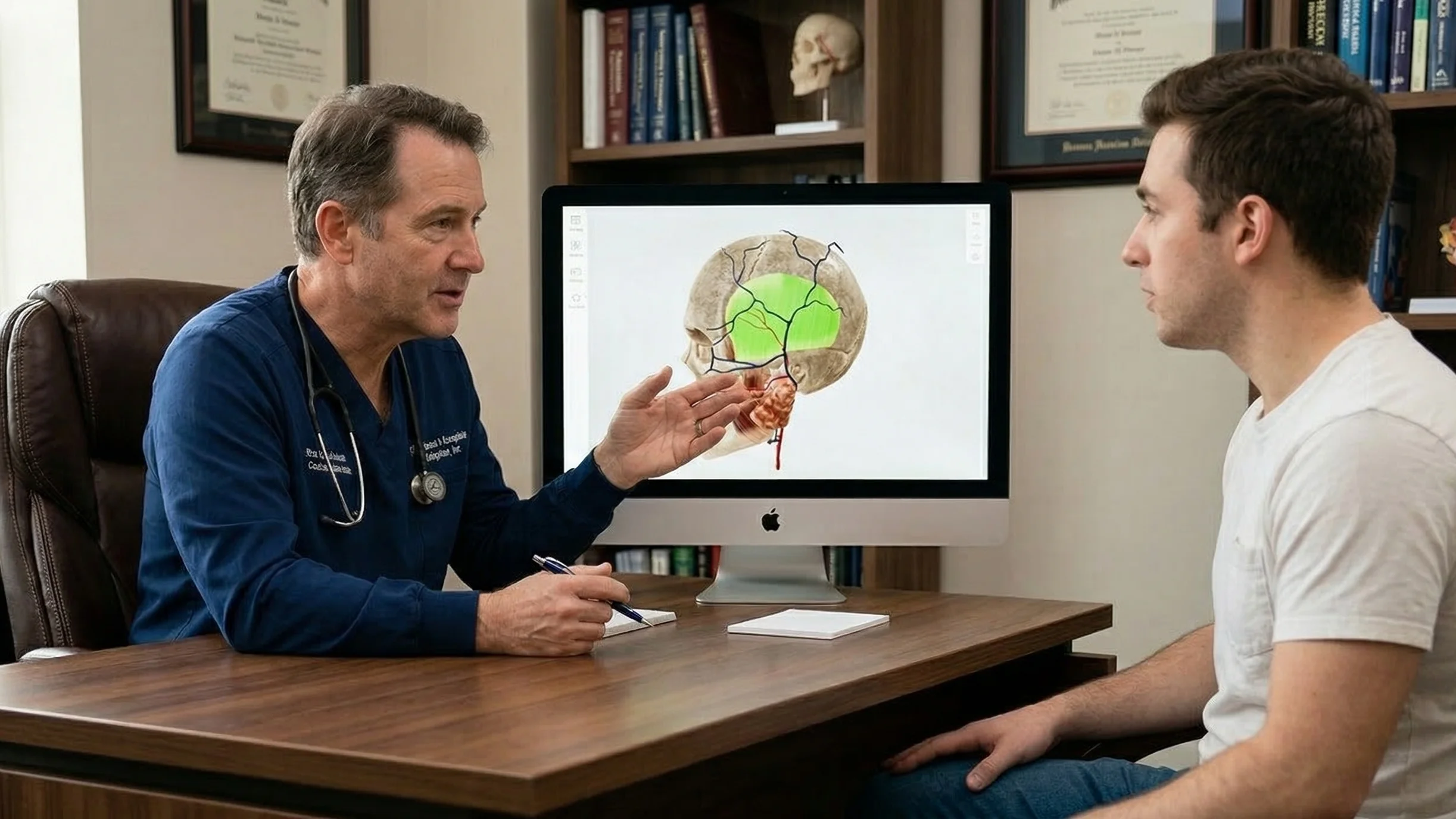
La complexité des informations médicales constitue un obstacle majeur à la communication médecin-patient. Lors d'une rencontre clinique très stressante, les patients ont beaucoup plus de mal à assimiler les informations verbales. Ils oublient souvent 40-80 % des informations médicales immédiatement après les avoir entendues. En outre, certains patients peuvent avoir du mal à comprendre l'information en raison d'un manque de connaissances en matière de santé.
L'un des moyens les plus efficaces de résoudre ce problème est la visualisation en 3D, qui permet de réduire la charge cognitive et de normaliser les données l'éducation des patients.
Un contenu 3D de haute qualité peut être utile à plusieurs égards :
-
Contourner le « goulot d'étranglement verbal ». Les images en 3D aident les patients à comprendre l'anatomie et les procédures sans effort mental important. Au lieu d'essayer d'imaginer un organe ou une opération à partir de descriptions verbales, les patients peuvent voir un modèle clair et précis ou une vidéo.
-
Surmonter le manque de connaissances en matière de santé. Le jargon médical professionnel peut être intimidant. Cependant, lorsqu'un médecin utilise un modèle en 3D (par exemple, en montrant un cœur avec une obstruction visible), il aide les patients à mieux comprendre le problème, même sans connaissances médicales préalables.
-
Améliorer la communication interculturelle. Les différences linguistiques et culturelles peuvent rendre les explications médicales plus difficiles à comprendre. Les visuels 3D comblent ce fossé en présentant les informations dans un format visuel. Les cliniciens peuvent montrer directement les conditions, les procédures ou les effets des traitements, ce qui rend la communication plus accessible aux patients issus de milieux linguistiques et culturels différents.
-
Améliorer la rétention et la conformité. Lorsqu'un patient voit vraiment le mécanisme d'une maladie ou le traitement, l'information a plus de chances d'être retenue. Cette clarté se traduit souvent par une meilleure adhésion aux instructions de soins après la consultation.
En pratique, l'intégration de la 3D dans les flux de travail cliniques ne nécessite pas de changements complexes. Les cliniciens peuvent s'appuyer sur des outils accessibles tels que Modèles 3D d'anatomie et animations médicales.
Lors des consultations, les médecins peuvent utiliser des atlas d'anatomie en 3D tels que VOKA Anatomie et Pathologie 3D, Ce logiciel contient une bibliothèque de modèles haute-fidélité et d'outils interactifs. En faisant pivoter, en zoomant et en isolant des structures, les médecins démontrent clairement l'état d'un patient et rendent l'explication beaucoup plus facile à comprendre.
De courtes animations 3D narrées améliorent également les consultations en guidant les patients dans des processus dynamiques, comme une procédure chirurgicale ou le mécanisme d'action d'un médicament prescrit. La visualisation de ces concepts réduit l'anxiété et permet aux patients de mieux comprendre les risques et les résultats attendus.
Compétences essentielles : empathie, vérification et rythme
En 2026, la communication médecin-patient est définie par l'intégration d'un engagement empathique, de processus de vérification robustes (à la fois cliniques et numériques) et d'un rythme intentionnel pour gérer les environnements de soins de haute technologie. Alors que les soins de santé passent de l'enthousiasme de l'IA à la responsabilité de l'IA, ces compétences centrées sur l'humain sont jugées essentielles pour favoriser la confiance, réduire l'épuisement professionnel et améliorer les résultats cliniques.
L'empathie au cœur des soins de santé
L'empathie est passée du statut de compétence non technique à celui de compétence clinique de base nécessaire à l'établissement de la confiance et à la satisfaction des patients. L'empathie professionnelle implique
-
Validation émotionnelle. Les médecins doivent activement reconnaître, verbaliser et valider les émotions des patients, même lorsqu'ils utilisent des outils de télémédecine.
-
Compétence narrative. La pratique de l’« écoute active », par le biais de l’écoute silencieuse, de la mise en miroir et des techniques d’écho, permet de confirmer les préoccupations du patient.
-
Personnalisation. L'empathie consiste à adapter la communication aux contextes culturels et émotionnels, en s'appuyant sur des initiatives qui favorisent l'inclusion.
Vérification : exactitude des données cliniques et compréhension du patient
La vérification est la clé pour garantir la sécurité des soins dans divers domaines thérapeutiques, et elle implique plusieurs caractéristiques :
-
« Méthode de réapprentissage ». Les cliniciens doivent s'assurer que les patients comprennent leurs explications. Ils peuvent le faire en demandant aux patients de répéter les informations dans leurs propres mots pour vérifier leur compréhension.
-
Vérification de l'accès aux données numériques. Les systèmes modernes de vérification de l'identité numérique (eIDV) sécurisent l'environnement des soins à distance en automatisant l'accueil des patients et en utilisant l'authentification multifactorielle. Ils garantissent que les données médicales sensibles ne sont accessibles qu'aux personnes vérifiées, de sorte que le risque d'actions déloyales ou d'erreurs humaines est réduit au minimum.
-
Documentation précise. L'utilisation d'outils tels que les dossiers médicaux électroniques (DME) pour vérifier l'identité des patients, par exemple à l'aide de données biométriques ou de photographies, devient une recommandation standard.
Le rythme : une communication structurée dans un environnement clinique chargé
Le rythme de la consultation est essentiel pour que les patients ne soient pas dépassés, en particulier lorsqu'il s'agit de prestations de soins à distance et hybrides. Un bon rythme implique les éléments suivants :
-
Pauses et silences stratégiques. Le silence et une communication lente et délibérée donnent aux patients le temps de traiter des informations complexes et d'exprimer leurs propres préoccupations.
-
Consultations structurées (3E). Les professionnels de la santé sont formés à « éduquer » (simplifier les informations), à « enrôler » (s’associer avec le patient, car ils partagent le même objectif de soins sécurisés) et à « terminer » (assurer un retour à domicile en toute sécurité).
-
Gestion des flux de travail hybrides. Le modèle de soins 2026 implique une combinaison de visites en personne et l'utilisation d'outils de télésanté. Il exige des praticiens qu'ils rythment efficacement l'échange d'informations, en veillant à ce que les patients reçoivent des mises à jour en temps voulu via les systèmes numériques sans être submergés.
« Relation médecin-patient en ligne » : bonnes pratiques pour les professionnels de la télémédecine
Le « Webside manner » est l'équivalent en télésanté du « bedside manner », c'est-à-dire la capacité d'un clinicien à communiquer, à faire preuve d'empathie et à instaurer un climat de confiance avec les patients lors des visites virtuelles.
Les éléments clés d'une telle pratique sont les suivants
-
Communication visuelle et langage corporel appropriés. La vue étant limitée à un écran, les prestataires doivent faire un effort conscient pour montrer leur engagement, par exemple en hochant la tête, en souriant et en s'asseyant suffisamment près de la caméra pour que les expressions faciales soient clairement visibles.
-
Écoute active et empathie. L'écoute active est essentielle pour saisir les indices verbaux, et l'empathie doit être transmise par le ton de la voix et un langage attentif et rassurant.
-
Établir une présence. Il s'agit de regarder la caméra plutôt que l'image du patient sur l'écran afin de simuler un contact visuel.
-
Contextualisation du cadre. La prise en compte de l'environnement domestique du patient, le respect de l'intimité des deux parties et la prise de notes sont essentiels au maintien de l'engagement.
Ce qu'il faut faire et ne pas faire pour une communication efficace
Le tableau suivant résume l'étiquette et les meilleures pratiques en matière de communication médecin-patient :
Dimensions éthiques et juridiques de l'interaction médecin-patient
Une communication efficace est la principale garantie de la santé du patient et de la sécurité professionnelle du clinicien. Dans le paysage réglementaire moderne, la qualité du dialogue est souvent le facteur décisif pour déterminer si une rencontre clinique répond à la norme légale de soins.
Consentement éclairé et autonomie du patient
Le consentement éclairé est un processus éthique et juridique garantissant que les patients comprennent les risques, les avantages et les alternatives du traitement afin de prendre des décisions volontaires et autonomes concernant leurs soins.
L'aspect principal de la consentement éclairé et l'autonomie du patient est de maintenir une communication efficace, ce qui implique de surmonter les obstacles à la communication. Par conséquent, les prestataires de soins de santé doivent éviter le jargon médical professionnel, utiliser des termes simplifiés et consacrer un temps raisonnable pour éviter les malentendus et la surcharge cognitive des patients.
Une autre méthode consiste à utiliser des animations médicales 3D dédiées et à les utiliser dans le cadre d'un projet de recherche vidéos explicatives. Ce contenu simplifiera les concepts médicaux complexes pour les patients et améliorera la clarté et l'engagement.
Atténuer le risque de faute professionnelle grâce à l'alliance thérapeutique
L'atténuation du risque de faute professionnelle par le biais d'une alliance thérapeutique implique l'établissement d'une relation forte et empathique afin de réduire la probabilité que les patients intentent des actions en justice, même en cas de résultats défavorables. De nombreuses études présentées à la National Library of Medicine indiquent que les plaintes pour faute professionnelle sont souvent motivées par la colère du patient, le sentiment d'avoir été ignoré ou la rupture de confiance, plutôt que par la seule erreur clinique.
En tant que prestataire de soins de santé, vous devez prendre les mesures suivantes pour réduire le risque juridique :
-
Garantir le consentement éclairé. Un processus de consentement parfaitement éclairé implique une discussion claire et honnête sur les risques.
-
Gérer les attentes. Les patients sont moins susceptibles d'intenter une action en justice s'ils comprennent les complications potentielles et estiment que le médecin est transparent.
-
Divulgation immédiate des erreurs. Une divulgation ouverte, honnête et rapide des événements indésirables et des erreurs peut aider à gérer la situation et permet souvent d'éviter les litiges.
-
Continuité des soins. L'instauration d'un climat de confiance au fil du temps permet de minimiser les malentendus.
Des études menées auprès de médecins de premier recours et de chirurgiens montrent que ceux qui n'ont pas d'antécédents en matière de sinistres passent plus de temps avec les patients et utilisent une communication plus ciblée. En outre, l'utilisation d'aides visuelles pour aider les patients à comprendre les chiffres du risque peut approfondir le partenariat et améliorer la compréhension.
Conclusion
En résumé, l'amélioration de la communication médecin-patient et de la qualité des soins nécessite une approche systématique. En adoptant des modèles fondés sur des données probantes comme SEGUE et SPIKES, en mettant en œuvre la prise de décision partagée et en intégrant des aides visuelles avancées pour le consentement éclairé, les cliniciens peuvent transformer positivement l'expérience du patient.
Si vous souhaitez intégrer la visualisation 3D haut de gamme dans votre pratique clinique et votre communication avec les patients, contactez VOKA dès aujourd'hui. Vous pouvez choisir parmi notre bibliothèque d'animations et de modèles 3D prêts à l'emploi, ou collaborer avec l'équipe pour créer un contenu unique adapté à vos besoins.
FAQ
1. Quels sont les principaux exemples de communication médecin-patient pour les médecins débutants ?
Les médecins en formation devraient se concentrer sur le cadre SEGUE pour une anamnèse structurée et sur la technique AIDET pour établir un rapport immédiat pendant les visites à l'hôpital. En outre, ils doivent tenir compte des pratiques de communication universelles, telles que l'écoute empathique et structurée.
2. Quel est l'impact de l'économie moderne des soins de santé sur le temps de communication en 2026 ?
En 2026, l'économie de la santé connaît un changement, utilisant l'IA agentique pour automatiser la documentation. Désormais, les cliniciens peuvent réinvestir près de 20 % de leur journée de travail dans le dialogue direct avec les patients. Cette transition vers des soins fondés sur la valeur fait de la communication claire et visuelle une nécessité financière pour améliorer les résultats et réduire les réadmissions.
3. Pourquoi une communication efficace entre le médecin et le patient est-elle essentielle pour réduire le risque de faute professionnelle ?
Une communication efficace entre le médecin et le patient permet d'instaurer un climat de confiance et de clarifier les attentes, ce qui réduit la probabilité de litiges. Les patients sont moins enclins à poursuivre les cliniciens dont ils estiment qu'ils ont été honnêtes, empathiques et complets dans leurs explications.
4. Comment les prestataires de soins de santé peuvent-ils améliorer la communication dans les contextes interculturels ?
En faisant preuve d'humilité culturelle, en faisant appel à des interprètes médicaux professionnels et en utilisant des modèles visuels en 3D qui contournent les barrières linguistiques pour expliquer les concepts anatomiques.
5. Quels sont les principaux obstacles à une communication médecin-patient efficace en 2026 ?
Les principaux obstacles sont l'épuisement professionnel des cliniciens, la "barrière de l'écran" numérique des systèmes de DSE, le manque de connaissances des patients en matière de santé et la complexité croissante des plans de traitement.
Table des matières
Merci pour votre commentaire !
Votre commentaire est en attente de modération et sera publié prochainement. Nous vous enverrons un email dès qu'il sera publié.