
Comunicação médico-doente: modelos baseados em provas e normas profissionais

Índice
A comunicação entre médico e doente afecta diretamente a forma como os doentes compreendem a sua doença, seguem o tratamento e recuperam. É por isso que os médicos modernos precisam de ter fortes competências de comunicação a par dos seus conhecimentos médicos.
Este guia vai além da empatia básica para explorar protocolos e estruturas baseados em evidências. Também discutiremos a integração de ferramentas de visualização 3D como VOKA para padronizar a educação do paciente, reduzir a carga cognitiva e mitigar os riscos profissionais.
A tomada de decisão partilhada (SDM) como referência de qualidade
Um modelo tradicional de "paternalismo médico", em que os médicos são os únicos responsáveis pela tomada de decisões, está a mudar para uma dinâmica mais colaborativa. A tomada de decisões partilhada surgiu como a norma de ouro para cuidados de elevada qualidade. Trata-se de um processo em que os médicos e os doentes trabalham em conjunto para selecionar testes, tratamentos e planos de cuidados com base em provas clínicas. Esta abordagem permite equilibrar os riscos e os resultados esperados com as preferências e os valores dos doentes.
Para uma tomada de decisão partilhada eficaz, as informações padrão devem ser recolhidas e organizadas em obrigatório, necessário e facultativo categorias. Estes dados são depois fornecidos ao doente e a outros profissionais de saúde envolvidos nos seus cuidados.
-
Obrigatório (as informações devem ser incluídas/registadas). Data, local, doente visto por/profissional responsável, lista de problemas, ponto de decisão partilhada e situação atual, opções, riscos e benefícios discutidos.
-
Necessário (se existir, a informação deve ser incluída/registada). Método de consulta (por exemplo, presencial), consentimento para gravação, outros profissionais presentes (e pessoas que acompanham o doente) e pessoas envolvidas na tomada de decisão.
-
Opcional (escolha local se a informação é incluída/registada). Informação pré-discussão, acções pós-discussão.
A revisão de 14 estudos sobre a tomada de decisão partilhada na Coreia do Sul indicou que a SDM conduz a uma maior satisfação dos doentes (10/14 estudos), à redução dos conflitos de decisão (8 estudos) e à melhoria dos conhecimentos (9 estudos).
Nas observações de pacientes internados, os comportamentos comuns dos MDS incluíram a explicação de questões e a utilização de linguagem adequada à compreensão do paciente. Menos frequentes foram os esforços para verificar a compreensão ou identificar potenciais barreiras.
As principais vantagens da utilização do SDM foram as seguintes
-
Melhoria da adesão ao tratamento. Os doentes que estão satisfeitos e envolvidos no processo de decisão têm mais probabilidades de seguir os tratamentos prescritos.
-
Redução dos conflitos de decisão. O processo ajuda a minimizar a luta interna ou a incerteza que os doentes sentem quando escolhem entre várias opções de tratamento.
-
Conhecimento melhorado. O envolvimento em SDM aumenta a compreensão do doente sobre o seu problema clínico, bem como sobre os riscos e benefícios das várias opções.
Modelos de comunicação baseados em evidências para médicos modernos
Para proporcionar uma abordagem estruturada ao encontro clínico, foram desenvolvidas várias estruturas validadas. Estes modelos funcionam como diretrizes de comunicação médico-doente, assegurando que nenhuma informação crítica é perdida durante uma conversa. Por conseguinte, a aplicação destes quadros é uma componente essencial de uma comunicação eficaz comunicação com o doente nos cuidados de saúde, pois fornecem um padrão repetível de segurança e clareza.
O quadro SEGUE para conversas estruturadas
A estrutura SEGUE é utilizada para facilitar a comunicação médico-paciente, dividindo o encontro em cinco fases distintas:
1
S - Preparar o terreno.
Cumprimentar o doente, estabelecer o motivo da visita e reconhecer a sua perspetiva.
2
E - Obter informações.
Utilizar perguntas abertas para compreender a história do doente.
3
G - Dar informações.
Explicar o diagnóstico e as opções de tratamento numa linguagem simples.
4
U - Compreender a perspetiva do doente.
Verificar a compreensão e abordar as preocupações emocionais.
5
E - Terminar o encontro.
Resumir o plano e confirmar os próximos passos.
O quadro SEGUE tem vários pontos fortes. Em primeiro lugar, é a longevidade da abordagem, uma vez que tem sido utilizada com sucesso durante quase 30 anos. SEGUE sobreviveu porque fornece os fundamentos universais de um encontro médico. Outros pontos fortes incluem:
-
Consistência. Isto significa que as cinco fases e os seus itens funcionam em conjunto e de forma harmoniosa para medir um único conceito: a competência de comunicação.
-
Boa fiabilidade interavaliadores. Mede o grau de concordância entre diferentes "avaliadores" (pessoas que observam e classificam os médicos). Uma elevada fiabilidade interavaliadores significa que o quadro é objetivo. Elimina os preconceitos pessoais do avaliador porque os itens da lista de controlo são claros.
-
Facilidade de utilização. SEGUE foi concebido para ser uma lista de controlo simples e binária, pelo que é fácil de lembrar e recordar durante uma consulta rápida de 15 minutos com o doente.
No entanto, existe também uma fraqueza significativa na estrutura SEGUE. Vários estudos empíricos demonstraram que os instrumentos que utilizam escalas de resposta binária (sim/não), como o SEGUE, podem não medir com exatidão as diferenças na capacidade de entrevista médica.
AIDET para a experiência do doente
AIDET é uma estrutura de comunicação utilizada nos cuidados de saúde para melhorar a experiência do doente, diminuir a ansiedade do doente e aumentar a adesão através de interações estruturadas. Significa "Acknowledge, Introduce, Duration, Explanation, and Thank You" (Reconhecer, Apresentar, Duração, Explicação e Agradecimento), em que cada um representa uma fase de interação específica com acções específicas necessárias.
1
A - Reconhecer.
Cumprimentar os doentes pelo nome, estabelecer contacto visual e reconhecer os membros da família presentes na sala.
2
I - Introduzir.
Indicar o seu nome, especialidade e papel nos cuidados de saúde.
3
D - Duração.
Fornecer um calendário estimado para os testes ou tempos de espera para gerir as expectativas.
4
E - Explicação.
Descrever o que vai acontecer, porque é que está a acontecer e responder a quaisquer perguntas para garantir a compreensão.
5
T - Obrigado.
Agradecer a cooperação, a paciência e o facto de terem escolhido as vossas instalações.

Apesar da sua simplicidade, o quadro continua a ser amplamente utilizado pelos prestadores de cuidados de saúde, especialmente por especialistas em início de carreira. Estes cinco passos simples são benéficos de várias perspectivas:
-
Melhoria da satisfação dos doentes. O relatório específico salientou que uma das clínicas pediátricas registou um aumento do Net Promoter Score de 2,6 % para 83,3 % após a implementação do AIDET.
-
Melhoria da prática de enfermagem. A investigação realizada com enfermeiros de emergência mostrou que o AIDET alivia a ansiedade, aumenta a empatia e reduz as queixas, fornecendo informações claras e consistência à equipa.
-
Confiança dos estudantes. Os estudantes de enfermagem referiram um melhor cuidado centrado no paciente, uma melhor relação e o alívio da ansiedade através do AIDET. As avaliações a curto prazo registaram que 96,6 % dos doentes expostos valorizaram o sistema.
O protocolo SPIKES para cenários clínicos complexos
O Protocolo SPIKES é uma estrutura de seis etapas para dar más notícias em ambientes clínicos, particularmente em oncologia, para garantir uma comunicação empática e estruturada. Desenvolvido em 2000, ajuda os médicos a recolherem informações dos doentes, a partilharem informações, a oferecerem apoio e a planearem em colaboração.
Ao dar más notícias ou discutir diagnósticos que alteram a vida, o protocolo SPIKES fornece um caminho estruturado e empático:
1
S - Preparar a entrevista.
Implica garantir a privacidade e envolver os membros da família.
2
P - Perceção.
Fazer uma avaliação do que o paciente já sabe.
3
I - Convite.
Perguntar quanta informação o paciente quer receber.
4
K - Conhecimento.
Transmitir a informação em pequenos blocos, evitando a terminologia profissional.
5
E - Emoções.
Abordar a reação emocional do doente com empatia.
6
S - Estratégia e resumo.
Traçar um plano claro para o futuro.
Os clínicos com formação referem maior confiança na transmissão de más notícias. A revisão registou ganhos consistentes no desempenho (por exemplo, através do feedback de avaliadores independentes/SP), mas nenhum estudo mediu os resultados do sistema ou dos doentes, como a satisfação ou a redução da ansiedade, o que realça as lacunas da investigação. Citado mais de 88 vezes, está de acordo com as preferências dos doentes por uma comunicação direta e honesta.
Melhores práticas universais para uma comunicação eficaz entre o médico e o doente
As estruturas dão estrutura, mas o sucesso de um encontro clínico continua a depender da comunicação centrada no ser humano. Em 2026, mesmo com toda a tecnologia, o “toque humano” é mais importante do que nunca, e ser capaz de explicar informações complexas de forma clara é essencial para a qualidade dos cuidados. Nesta secção, vamos explorar formas práticas de o fazer.
Colmatar o défice de compreensão com ferramentas de comunicação visual
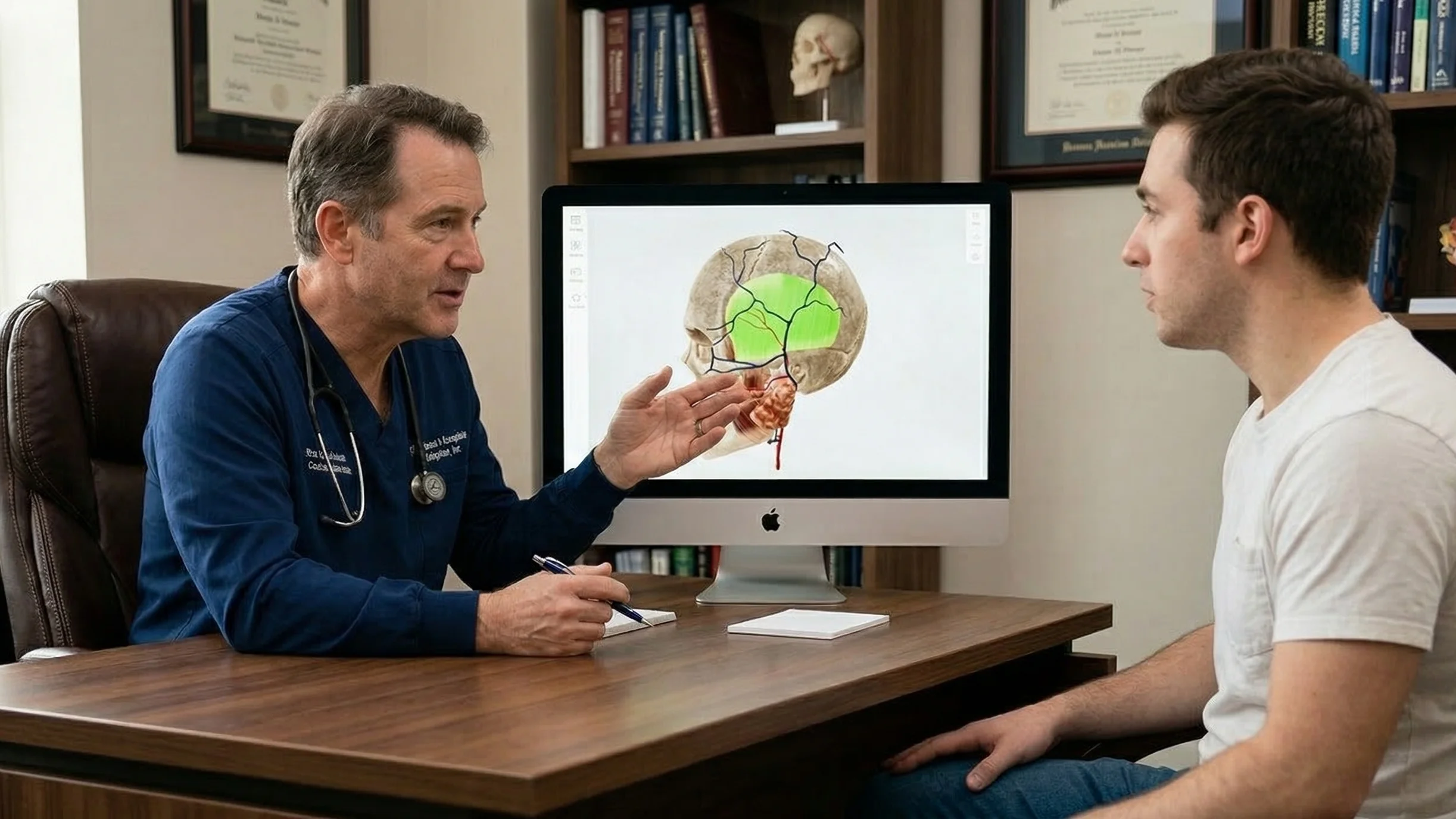
Um dos principais obstáculos à comunicação entre médico e doente é a complexidade da informação médica. Num encontro clínico de elevado stress, os doentes têm muito mais dificuldade em processar a informação verbal. Muitas vezes, esquecem-se das informações médicas imediatamente após as terem ouvido. Além disso, alguns doentes podem ter dificuldade em compreender a informação devido a uma literacia em saúde limitada.
Uma das formas mais eficazes de resolver este problema é utilizar a visualização 3D, que ajuda a reduzir a carga cognitiva e a normalizar educação dos doentes.
Os conteúdos 3D de alta qualidade podem ajudar de várias formas:
-
Ultrapassar o "estrangulamento verbal". As imagens 3D ajudam os doentes a compreender a anatomia e os procedimentos sem grande esforço mental. Em vez de tentarem imaginar um órgão ou uma cirurgia a partir de descrições verbais, os doentes podem ver um modelo claro e exato ou um vídeo.
-
Superar a baixa literacia em saúde. O jargão médico profissional pode ser intimidante. No entanto, quando um médico utiliza um modelo 3D (por exemplo, mostrando um coração com um bloqueio visível), ajuda os doentes a compreender o problema de forma mais clara, mesmo sem conhecimentos médicos prévios.
-
Melhorar a comunicação intercultural. As diferenças linguísticas e culturais podem tornar as explicações médicas mais difíceis de compreender. Os visuais 3D colmatam esta lacuna apresentando a informação num formato visual. Os médicos podem melhorar a comunicação apresentando diretamente as condições, os procedimentos ou os efeitos do tratamento, tornando-os mais acessíveis a doentes de diferentes origens linguísticas e culturais.
-
Melhorar a retenção e a conformidade. Quando um doente vê verdadeiramente o mecanismo de uma doença ou tratamento, é mais provável que a informação se mantenha. Esta clareza conduz frequentemente a uma maior adesão às instruções de cuidados pós-encontro.
Na prática, a integração da tecnologia 3D nos fluxos de trabalho clínicos não requer alterações complexas. Os médicos podem confiar em ferramentas acessíveis, tais como Modelos de anatomia 3D e animações médicas.
Durante as consultas, os médicos podem utilizar atlas de anatomia 3D como VOKA 3D Anatomy & Pathology, que contém uma biblioteca de modelos de alta fidelidade e ferramentas interactivas. Ao rodar, fazer zoom e isolar estruturas, os médicos demonstram claramente o estado de um doente e tornam a explicação muito mais fácil de compreender.
As curtas animações 3D narradas também melhoram as consultas, guiando os doentes através de processos dinâmicos, como um procedimento cirúrgico ou o mecanismo de ação da medicação prescrita. A visualização destes conceitos reduz a ansiedade e assegura que os doentes compreendem melhor os riscos e os resultados esperados.
Competências essenciais: empatia, verificação e ritmo
Em 2026, a comunicação médico-paciente é definida pela integração do envolvimento empático, processos de verificação robustos (tanto clínicos quanto digitais) e ritmo intencional para gerenciar ambientes de atendimento de alta tecnologia. À medida que os cuidados de saúde passam do entusiasmo da IA para a responsabilidade da IA, estas competências centradas no ser humano são consideradas essenciais para promover a confiança, reduzir o esgotamento e melhorar os resultados clínicos.
A empatia como núcleo humano dos cuidados de saúde
A empatia evoluiu de uma habilidade suave para uma competência clínica essencial necessária para criar confiança e satisfação do paciente. A empatia profissional envolve:
-
Validação emocional. Os médicos devem reconhecer, verbalizar e validar ativamente as emoções dos doentes, mesmo quando utilizam ferramentas de telemedicina.
-
Competência narrativa. A utilização da prática da "escuta ativa" através de técnicas de escuta silenciosa, espelhamento e eco ajuda a confirmar as preocupações do doente.
-
Personalização. Empatia significa adaptar a comunicação aos contextos culturais e emocionais, com o apoio de iniciativas que promovam a inclusão.
Verificação: exatidão dos dados clínicos e compreensão do doente
A verificação é a chave para garantir cuidados seguros em várias áreas terapêuticas e implica várias caraterísticas:
-
"Método Teach-back". Os médicos têm de se certificar de que os doentes compreendem as suas explicações. Podem fazê-lo pedindo aos doentes que repitam a informação com as suas próprias palavras para verificar a sua compreensão.
-
Verificação do acesso aos dados digitais. Os sistemas modernos de verificação da identidade digital (eIDV) protegem o ambiente de cuidados remotos, automatizando a integração dos doentes e utilizando a autenticação multifactor. Garantem que os dados médicos sensíveis só são acedidos por indivíduos verificados, pelo que o risco de acções injustas ou erros humanos é reduzido ao mínimo.
-
Documentação exacta. A utilização de ferramentas como os registos de saúde electrónicos (EHR) para verificar a identidade dos pacientes, como a biometria ou fotografias, está a tornar-se uma recomendação padrão.
Pacing: comunicação estruturada num ambiente clínico agitado
O ritmo da consulta é fundamental para garantir que os doentes não fiquem sobrecarregados, especialmente quando falamos de prestação de cuidados à distância e híbridos. Um bom ritmo implica o seguinte:
-
Pausas e silêncios estratégicos. Permitir o silêncio e uma comunicação deliberada e lenta dá aos doentes tempo para processar informações complexas e expressar as suas próprias preocupações.
-
Consultas estruturadas (3E's). Os profissionais de saúde estão a receber formação para "Educar" (manter a informação simples), "Alistar" (estabelecer parcerias com o doente, uma vez que têm o mesmo objetivo de prestar cuidados seguros) e "Terminar" (assegurar uma transição segura para casa).
-
Gerir fluxos de trabalho híbridos. O modelo de cuidados de 2026 envolve uma combinação de visitas presenciais e a utilização de ferramentas de telessaúde. Exige que os profissionais de saúde acelerem eficazmente a troca de informações, assegurando que os doentes recebam actualizações atempadas através de sistemas digitais, sem ficarem sobrecarregados.
"Webside manner": boas práticas para os profissionais de telemedicina
A "Webside manner" é o equivalente, na telemedicina, à "bedside manner", referindo-se à capacidade de um profissional de saúde de comunicar, demonstrar empatia e criar confiança com os doentes durante consultas virtuais.
Os principais componentes de tal prática incluem:
-
Comunicação visual e linguagem corporal corretas. Uma vez que a visão é limitada a um ecrã, os prestadores de serviços devem fazer um esforço consciente para mostrar envolvimento, como acenar com a cabeça, sorrir e sentar-se suficientemente perto da câmara para mostrar claramente as expressões faciais.
-
Escuta ativa e empatia. A escuta ativa é essencial para captar as pistas verbais e a empatia deve ser transmitida através do tom de voz e de uma linguagem atenta e tranquilizadora.
-
Estabelecer a presença. Isto implica olhar para a câmara em vez de olhar para a imagem do doente no ecrã para simular o contacto visual.
-
Contextualização do cenário. Reconhecer o ambiente doméstico do doente, garantir a privacidade de ambas as partes e tomar notas são vitais para manter o envolvimento.
O que fazer e o que não fazer para uma comunicação eficaz
A tabela seguinte resume a etiqueta de comunicação médico-doente e as melhores práticas:
Dimensões éticas e jurídicas da interação médico-doente
Uma comunicação eficaz é a principal salvaguarda tanto para a saúde do doente como para a segurança profissional do médico. No panorama regulamentar moderno, a qualidade do diálogo é frequentemente o fator decisivo para determinar se um encontro clínico cumpre a norma legal de cuidados.
Consentimento informado e autonomia do doente
O consentimento informado é um processo ético e legal que garante que os doentes compreendem os riscos, os benefícios e as alternativas de tratamento para tomarem decisões voluntárias e autónomas sobre os seus cuidados.
O principal aspeto da consentimento informado e a autonomia do doente é manter uma comunicação eficaz, o que significa ultrapassar as barreiras de comunicação. Por conseguinte, os prestadores de cuidados de saúde devem evitar o jargão médico profissional, utilizar termos simplificados e dedicar um período de tempo razoável para evitar mal-entendidos e a sobrecarga cognitiva dos doentes.
Um outro método é a utilização de animações médicas 3D dedicadas e vídeos explicativos. Estes conteúdos simplificarão conceitos médicos complexos para os doentes e aumentarão a clareza e o envolvimento.
Atenuar o risco de negligência médica através da aliança terapêutica
Atenuar o risco de negligência médica através de uma aliança terapêutica envolve a construção de uma relação forte e empática para reduzir a probabilidade de os doentes intentarem acções judiciais, mesmo quando ocorrem resultados adversos. Numerosos estudos apresentados na National Library of Medicine indicam que as queixas por negligência são frequentemente motivadas pela raiva do doente, pelo sentimento de ser ignorado ou pela quebra de confiança, e não apenas pelo erro clínico.
No caso de um prestador de cuidados de saúde, as suas principais acções para reduzir o risco jurídico devem ser as seguintes
-
Garantir o consentimento informado. Um processo de consentimento informado completo envolve uma discussão clara e honesta dos riscos.
-
Gerir as expectativas. Os doentes têm menos probabilidades de intentar uma ação judicial se compreenderem as potenciais complicações e sentirem que o médico é transparente.
-
Divulgação imediata de erros. A divulgação aberta, honesta e rápida de acontecimentos adversos e erros pode ajudar a gerir a situação e, frequentemente, evita litígios.
-
Continuidade dos cuidados. Criar confiança ao longo do tempo ajuda a minimizar os mal-entendidos.
Estudos realizados com médicos de cuidados primários e cirurgiões mostram que aqueles que não têm um historial de reclamações passam mais tempo com os doentes e utilizam uma comunicação mais direcionada. Além disso, a utilização de recursos visuais para ajudar os doentes a compreender os números do risco pode aprofundar a parceria e melhorar a compreensão.
Conclusão
Em suma, melhorar a comunicação médico-doente e a qualidade dos cuidados requer uma abordagem sistemática. Ao adotar modelos baseados na evidência, como o SEGUE e o SPIKES, ao implementar a tomada de decisões partilhada e ao integrar recursos visuais avançados para o consentimento informado, os médicos podem transformar positivamente a experiência do doente.
Se pretende integrar a visualização 3D de alta qualidade na sua prática clínica e na comunicação com o paciente, contacte a VOKA hoje mesmo. Pode escolher a partir da nossa biblioteca de animações e modelos 3D prontos a usar, ou colaborar com a equipa para criar conteúdos únicos adaptados às suas necessidades.
FAQ
1. Quais são os principais exemplos de comunicação médico-doente para os médicos em formação?
Os médicos em formação devem concentrar-se na estrutura SEGUE para a recolha estruturada da história clínica e na técnica AIDET para estabelecer uma relação imediata durante as rondas hospitalares. Além disso, devem considerar práticas de comunicação universais, como a escuta empática e estruturada.
2. Como é que a economia moderna dos cuidados de saúde afecta o tempo de comunicação em 2026?
Em 2026, a economia dos cuidados de saúde testemunha uma mudança, utilizando a IA agêntica para automatizar a documentação. Agora, os médicos podem reinvestir quase 20 % do seu dia de trabalho no diálogo direto com o doente. Esta transição para cuidados baseados em valores torna a comunicação clara e visual-primeira uma necessidade financeira para melhorar os resultados e reduzir as readmissões.
3. Porque é que uma comunicação eficaz entre o médico e o doente é essencial para reduzir o risco de negligência?
Uma comunicação eficaz entre o médico e o doente gera confiança e expectativas claras, reduzindo a probabilidade de litígio. Os doentes têm menos probabilidades de processar os médicos que consideram ter sido honestos, empáticos e minuciosos nas suas explicações.
4. Como é que os prestadores de cuidados de saúde podem melhorar a comunicação em contextos interculturais?
Praticando a humildade cultural, recorrendo a intérpretes médicos profissionais e utilizando modelos 3D visuais que ultrapassam as barreiras linguísticas para explicar conceitos anatómicos.
5. Quais são os obstáculos comuns a uma comunicação eficaz entre o médico e o doente em 2026?
Entre os principais obstáculos contam-se o elevado desgaste dos médicos, a "barreira do ecrã" digital dos sistemas de registo de dados electrónicos, a baixa literacia em saúde dos doentes e a complexidade crescente dos planos de tratamento.
Índice
Obrigado pelo seu comentário!
O seu comentário foi enviado para moderação e será publicado em breve. Enviaremos enviar-lhe-emos um e-mail assim que estiver disponível.