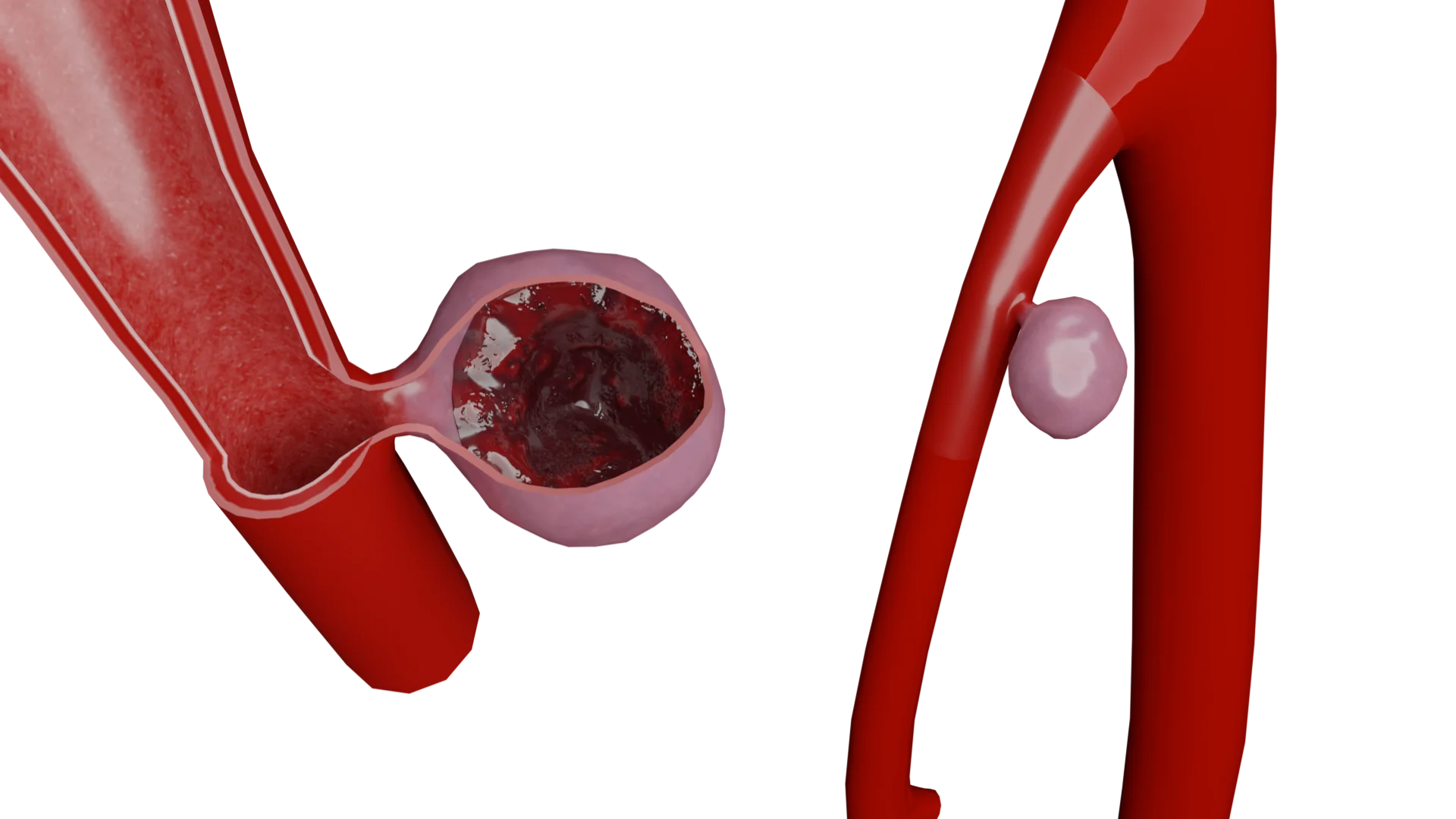
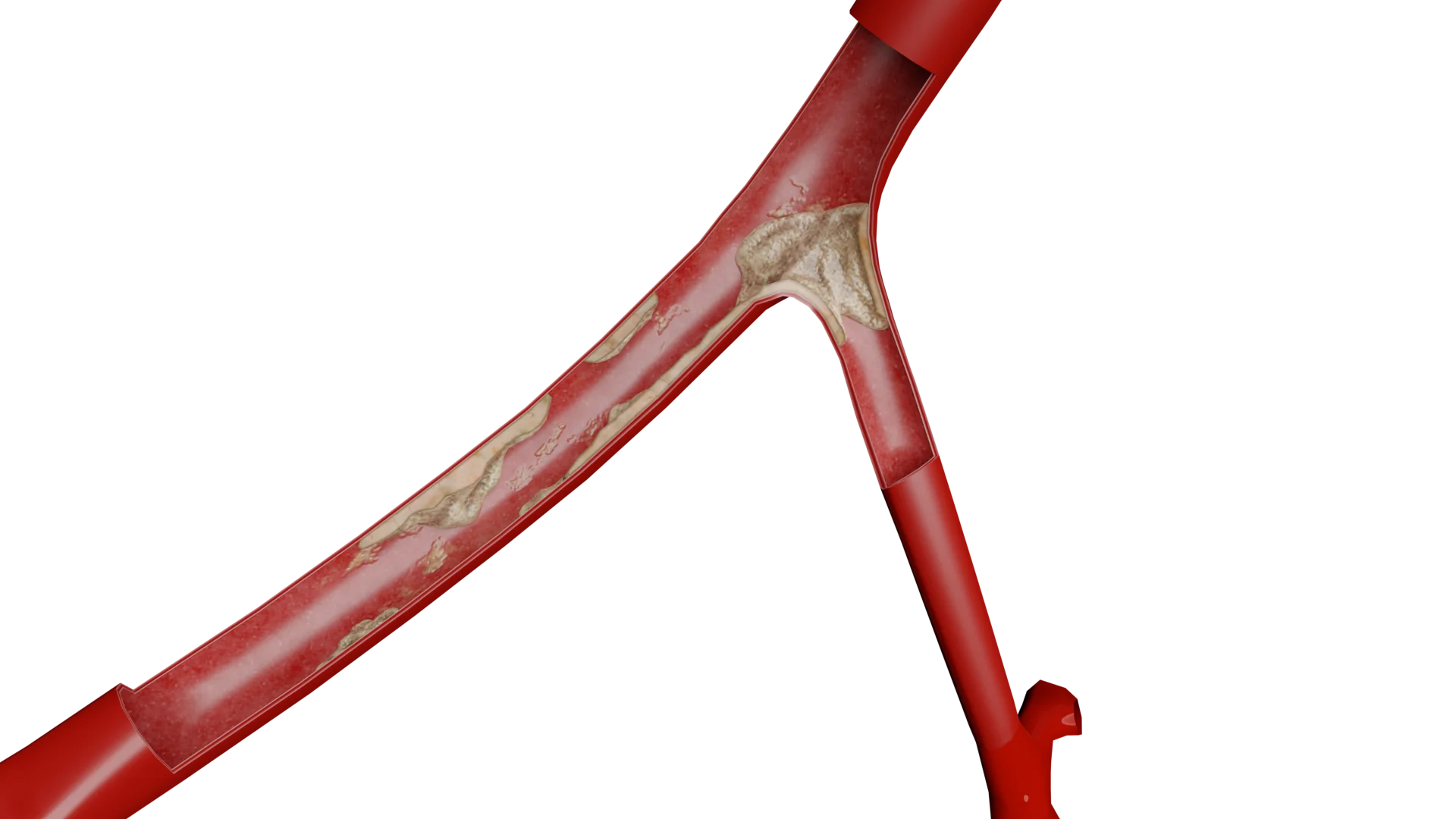
Atherosklerose der Karotis-Arterien
Inhalt
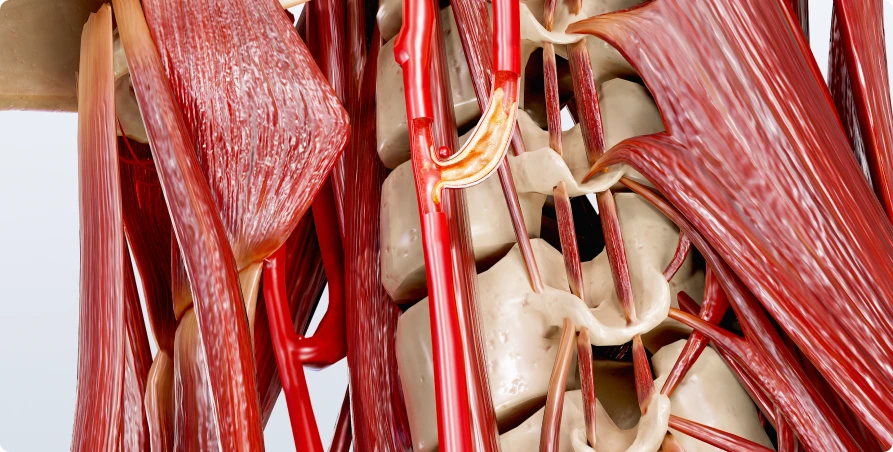
Epidemiologie der Atherosklerose der Halsschlagader
Karotis-Atherosklerose ist eine Krankheit, die weltweit zu den Hauptursachen für Schlaganfälle gehört. Die Prävalenz der Karotis-Atherosklerose variiert je nach geografischer Lage, Lebensstil und ethnischer Zugehörigkeit der Bevölkerung erheblich.
Geografische Unterschiede
Nordamerika und Europa weisen eine hohe Prävalenz der Atherosklerose der Halsschlagader auf. Untersuchungen zeigen, dass bis zu 10% der älteren Bevölkerung in diesen Regionen an dieser Krankheit leiden. Dies kann auf eine hohe Rate an Begleiterkrankungen wie Bluthochdruck und Diabetes sowie auf einen hohen Lebensstandard zurückzuführen sein, der häufig mit weniger körperlicher Aktivität und ungesunder Ernährung einhergeht.
asiatische Länder erleben ebenfalls eine Zunahme der Atherosklerose der Halsschlagader, die mit der Verstädterung und den Veränderungen des Lebensstils zusammenhängt. In Japan und China beispielsweise haben die rasche industrielle Entwicklung und die Umstellung der Ernährung auf einen westlicheren Lebensstil zu einem Anstieg der Atherosklerose geführt.
Länder mit niedrigem und mittlerem Einkommen weisen oft eine geringere Prävalenz der Atherosklerose der Halsschlagader auf, was auf das jüngere Alter der Bevölkerung und die höhere körperliche Aktivität zurückzuführen sein könnte. Allerdings ist in diesen Regionen mit der Verstädterung und der Verschlechterung der Ernährungslage eine steigende Tendenz der Fälle zu beobachten.
Faktoren, die die Prävalenz beeinflussen
Der Grad der Verstädterung und Veränderungen in der Lebensweise der Bevölkerung.
Verfügbarkeit und Qualität der medizinischen Versorgungdie sich auf die Möglichkeit der Früherkennung und Behandlung von Krankheiten auswirken, die Atherosklerose verursachen.
Nationale Programme zur Bekämpfung des RauchensBildungsniveau und wirtschaftliche Entwicklung, die sich unmittelbar auf die Gesundheit der Bevölkerung auswirken.
Die Atherosklerose der Halsschlagader ist also eine multifaktorielle Erkrankung, die von zahlreichen sozioökonomischen und kulturellen Faktoren beeinflusst wird, die bei der Entwicklung von Präventions- und Behandlungsmaßnahmen auf nationaler und internationaler Ebene berücksichtigt werden müssen.
Ätiologie der Atherosklerose
Die wichtigsten Risikofaktoren für die Entwicklung von Atherosklerose sind Bluthochdruck, Diabetes, Rauchen, Hyperlipidämie und familiäre Vorbelastung. Jeder dieser Faktoren trägt zu einer Schädigung des Gefäßendothels bei, die die Bildung von atherosklerotischen Plaques auslöst. Alter und Geschlecht spielen ebenfalls eine wichtige Rolle; das Risiko steigt mit dem Alter, Männer sind anfälliger für diese Krankheit.
Pathophysiologie der Atherosklerose
Atherosklerose ist eine chronische Erkrankung der Arterien, die durch einen gestörten Fett- und Eiweißstoffwechsel, Entzündungen und die anschließende Bildung von atherosklerotischen Plaques gekennzeichnet ist, die zu Verengungen und Gefäßverschlüssen führen können. Die Entwicklung der Atherosklerose lässt sich in mehrere Schlüsselphasen unterteilen:
Endotheliale Dysfunktion: Das wichtigste Ereignis bei der Entwicklung von Atherosklerose ist die Schädigung des Endothels, der inneren Schicht der Arterienwand. Eine Endotheldysfunktion kann durch eine Vielzahl von Faktoren verursacht werden, darunter Bluthochdruck, Rauchen, Hyperglykämie und oxidativer Stress. Das geschädigte Endothel verliert seine Barrierefunktion, was die Durchlässigkeit für Lipoproteine niedriger Dichte (LDL) erhöht.
LDL-Oxidation: Unter dem Einfluss oxidativer Prozesse wird LDL in oxidiertes LDL (ox-LDL) umgewandelt, das eine direkte Zytotoxizität aufweist und zum Fortschreiten der Atherogenese beiträgt. Diese modifizierten Lipoproteine aktivieren das Endothel und ziehen Monozyten an.
Entzündung und Schaumzellenbildung:Monozyten, die in die Arterienwand eindringen, differenzieren sich zu Makrophagen, die oxidiertes LDL aufnehmen und zu Schaumzellen werden. Die Ansammlung von Schaumzellen führt zur Bildung eines Fettflecks, der eine frühe morphologische Manifestation der Atherosklerose darstellt.
Proliferation von glatten Muskelzellen und Bildung einer fibrösen Kapsel: Als Reaktion auf eine Entzündung und Schädigung der Gefäßwand wandern glatte Muskelzellen von der Tunica media in die Intima, wo sie sich vermehren und Kollagen und andere extrazelluläre Matrixbestandteile produzieren. Dies führt zu einer Verdickung der Intima und zur Bildung einer faserigen Kapsel einer atherosklerotischen Plaque.
Komplikationen der atherosklerotischen Plaque: Im Laufe der Zeit kann die atherosklerotische Plaque instabil werden und reißen, was zur Bildung von Thromben und zu einem akuten Gefäßverschluss führt. Dies kann zu akuten klinischen Erscheinungen wie einem akuten zerebrovaskulären Unfall führen.
Klinische Manifestationen
In den frühen Stadien kann die Atherosklerose der Halsschlagadern asymptomatisch sein. Wenn die Krankheit fortschreitet und sich eine erhebliche Stenose entwickelt, kommt es zu transitorischen ischämischen Attacken oder ischämischen Schlaganfällen. Zu den Symptomen gehören plötzliche Taubheit oder Schwäche im Gesicht, in den Armen oder Beinen, vor allem auf einer Körperseite, sowie Schwierigkeiten beim Sprechen, Sehen oder Koordinieren.
Diagnostik
Die Diagnose der Atherosklerose der Halsschlagadern umfasst eine Reihe von Instrumenten und Labormethoden, mit denen nicht nur das Vorhandensein von Plaques festgestellt, sondern auch der Grad der Gefäßschädigung und das Risiko von Komplikationen bewertet werden können.
Instrumentelle Diagnoseverfahren
Ultraschalluntersuchung mit Dopplerographie:
Indikationen: Verdacht auf Atherosklerose der Halsschlagadern, das Vorhandensein von Symptomen einer transitorischen ischämischen Attacke oder eines Schlaganfalls sowie das Vorhandensein von Risikofaktoren (Hypertonie, Diabetes, Hyperlipidämie).
Anzeichen: Vorhandensein von atherosklerotischen Plaques, Verengung des Arterienlumens, Veränderung der Blutflussgeschwindigkeit im Bereich der Stenose.
Magnetresonanz-Angiographie:
Indikationen: Bedarf an hochpräziser arterieller Bildgebung zur Beurteilung des Stenosegrads und der Gefäßanatomie, insbesondere in komplexen oder zweideutigen Fällen.
Anzeichen: Bilder können die genaue Struktur der Plaque sowie das Ausmaß und die Verteilung der Stenose zeigen.
Computertomographie (CT-Angiographie):
Indikationen: Verdacht auf das Vorhandensein von verkalkten Plaques, die Notwendigkeit, die Möglichkeit eines chirurgischen Eingriffs zu prüfen.
Anzeichen: Die CT ist in der Lage, Verkalkungen innerhalb der Plaques zu erkennen und den Grad der Stenose genau zu bestimmen.
Labordiagnostische Methoden
Lipidprofil:
Indikatoren: Gesamtcholesterin, HDL, LDL und Triglyceride.
Hohe LDL-Werte und niedrige HDL-Werte erhöhen das Risiko, an Atherosklerose zu erkranken. Auch hohe Triglyceridwerte werden mit einem erhöhten Risiko in Verbindung gebracht.
Entzündungsmarker (C-reaktives Protein):
Bewertung des Ausmaßes der systemischen Entzündung, die zum Fortschreiten der Atherosklerose beitragen kann. Erhöhtes CRP wird mit einem erhöhten Risiko für kardiovaskuläre Ereignisse in Verbindung gebracht.
Homocystein:
Untersuchung des Homocysteinspiegels im Blut, insbesondere wenn in der Familie eine frühe Atherosklerose oder Thrombose aufgetreten ist. Hohe Homocysteinwerte können zu einer endothelialen Dysfunktion beitragen und das Atheroskleroserisiko erhöhen.
Diese Diagnosemethoden ermöglichen es nicht nur, das Vorhandensein von Arteriosklerose der Halsschlagadern genau zu bestimmen, sondern auch das Risiko der Entwicklung schwerwiegender Komplikationen wie eines Schlaganfalls einzuschätzen, was für die Festlegung der Behandlungstaktik und die Vorbeugung der Krankheit von entscheidender Bedeutung ist.
Behandlung der Atherosklerose der Halsschlagadern
Das Verständnis der Mechanismen der Atherosklerose ist der Schlüssel zur Entwicklung gezielter therapeutischer Strategien. Es ist wichtig festzustellen, dass zwar einige Faktoren, wie die genetische Veranlagung, nicht verändert werden können, dass aber viele Aspekte der Ätiologie der Atherosklerose durch Änderungen des Lebensstils und medikamentöse Interventionen kontrolliert werden können.
Die Behandlung beginnt mit einer Änderung des Lebensstils und einer medikamentösen Therapie, einschließlich Statinen, Thrombozytenaggregationshemmern und Antihypertensiva. Bei ausgeprägter Stenose oder symptomatischer Erkrankung werden interventionelle Methoden wie Karotisangioplastie und Stenting eingesetzt. In schwereren Fällen kann eine Karotisendarteriektomie erforderlich sein.
Karotisangioplastie und Stenting
Schritt-für-Schritt-Verfahren zum Stenting der Halsschlagader
Wie es gemacht wird: Bei dem Verfahren wird ein Katheter durch die Oberschenkel- oder Radialarterie bis zur Stelle der Halsschlagaderverengung eingeführt. Durch den Katheter wird dann ein Ballon eingeführt, der aufgeblasen wird, um den verengten Abschnitt der Arterie zu erweitern, woraufhin an dieser Stelle ein Stent eingesetzt wird, um das Lumen der Arterie zu erhalten.
Indikationen: Symptomatische Karotisstenose ≥ 50%, wenn die chirurgischen Risiken erhöht sind oder anatomische Komplikationen vorliegen. Asymptomatische Stenose ≥ 60-70%, bei der ein hohes Risiko für chirurgische Komplikationen besteht oder der Zugang zur Arterie eingeschränkt ist.
Kontraindikationen: Starke Verkalkung der Arterienwand, akute Infektionskrankheiten, schlechte Blutgerinnung.
Ergebnisse: Die Wirksamkeit ist in Bezug auf die Verringerung des Schlaganfallrisikos mit der einer Operation vergleichbar, doch besteht langfristig das Risiko einer Restenose.
Direkte endovaskuläre Hybridchirurgie
Wie sie durchgeführt wird: Kombination aus offener Operation und Stenting. Zunächst verschafft sich der Chirurg einen direkten Zugang zur Halsschlagader, und dann führt der endovaskuläre Chirurg das Stenting durch.
Indikationen: Schwere Verengungen oder Verschlüsse der Halsschlagadern, insbesondere wenn sie mit Verengungen anderer großer Gefäße im Kopf- und Halsbereich einhergehen. Patienten, bei denen ein herkömmliches Stenting oder eine Operation aufgrund eines hohen Risikos oder anatomischer Gegebenheiten nicht in Frage kommt.
Kontraindikationen: Ähnliche Kontraindikationen für Standard-Stenting.
Ergebnisse: Ermöglicht eine genauere Kontrolle der Wiederherstellung des Gefäßlumens und verringert das Risiko von Komplikationen.
Standard-Karotis-Endarteriektomie
Wie es gemacht wird: Der Chirurg macht einen Einschnitt am Hals im Bereich der betroffenen Halsschlagader, öffnet die Arterie und entfernt die atherosklerotische Plaque zusammen mit der Innenauskleidung der Arterie. Nachdem die Plaque entfernt wurde, wird die Arterie vernäht.
Indikationen: Symptomatische Stenose ≥ 50% nach NASCET-Kriterien oder ≥ 70% nach ECST-Kriterien. Asymptomatische Stenose ≥ 60% mit einer Lebenserwartung von mehr als 5 Jahren und geringem Operationsrisiko.
Kontraindikationen: Fehlen ausgeprägter Symptome bei leichter Stenose, schwere Begleiterkrankungen.
Ergebnisse: Verringerung des Schlaganfallrisikos um 50% oder mehr im Vergleich zur medikamentösen Behandlung.
Eversion Karotis-Endarteriektomie
Wie sie durchgeführt wird: Sie kann die Methode der Wahl sein, wenn die Standard-Karotis-Endarteriektomie aufgrund anatomischer Gegebenheiten schwierig ist oder wenn ein möglichst geringes Gewebetrauma erforderlich ist. Bei der Eversionsmethode "dreht" der Chirurg die Innenauskleidung der Arterie von der Verzweigungsstelle aus nach außen. Auf diese Weise kann die atherosklerotische Plaque zusammen mit der Innenauskleidung der Arterie vollständig entfernt werden, wodurch das Trauma und der Bedarf an zusätzlicher Gefäßprothetik minimiert werden.
Indikationen und Kontraindikationen: Ähnlich wie die Standard-Karotis-Endarteriektomie, jedoch bevorzugt, wenn das Risiko einer herkömmlichen Operation aufgrund anatomischer oder physiologischer Merkmale hoch ist.
Ergebnisse: Ermöglicht die Erzielung von Ergebnissen, die mit denen der klassischen Chirurgie vergleichbar sind, wobei das Risiko chirurgischer Komplikationen verringert und die Genesung des Patienten beschleunigt wird.
Allgemeine Kontraindikationen
Absolute Kontraindikationen: Aktueller oder kürzlich erlittener Schlaganfall mit massivem neurologischem Defizit. Instabile medizinische Bedingungen wie akute Herzinsuffizienz oder unkontrollierter Bluthochdruck.
Relative Kontraindikationen: Schwere Begleiterkrankungen, die die Lebenserwartung deutlich verringern. Diffuse Gefäßerkrankungen, die den chirurgischen Zugang erschweren oder das Risiko von Komplikationen beim Eingriff erhöhen.
Für eine detailliertere Untersuchung der Indikationen und Kontraindikationen für diese Erkrankung zur Verringerung des Risikos ischämischer Ereignisse und zur Optimierung der klinischen Ergebnisse bei Patienten mit Atherosklerose der Halsschlagader empfehlen wir die Empfehlungen international anerkannter medizinischer Organisationen. Dazu gehören zum Beispiel: American Heart Association und Europäische Gesellschaft für Gefäßchirurgie.
Externe Quellen
VOKA-Katalog.
https://catalog.voka.io/
Thapar, A., Jenkins, I. H., Mehta, A., & Davies, A. H. (2013). Diagnose und Behandlung der Atherosklerose der Halsschlagader.
BMJ, 346, f1485. Doi: 10.1136/bmj.f1485
Goethem, J. V., Hatsukami, T., Rothwell, P., Brown, M. M., & Moody, A. R. (2021). Roadmap-Konsens zur Bildgebung von Halsschlagader-Plaques und Auswirkungen auf Therapiestrategien und Leitlinien: Ein internationales, fachübergreifendes Expertengutachten und Positionspapier.
American Journal of Neuroradiology, 42(9): 1566-1575. Doi: 10.3174/ajnr.A6798
Naylor, A. R., Ricco, J.-B., de Borst, G. J., Debus, S., de Haro, J., Halliday, A., ... & ESVS Guideline Review Group. (2018). Editor's Choice-Management of atherosclerotic carotid and vertebral artery disease: 2017 clinical practice guidelines of the European Society for Vascular Surgery (ESVS).
European Journal of Vascular and Endovascular Surgery, 55(1), 3-81. Doi: 10.1016/j.ejvs.2017.06.021
Moore, K. J., Sheedy, F. J., & Fisher, E. A. (2013). Makrophagen in der Atherosklerose: A dynamic balance.
Nature Reviews Immunologie, 13(10), 709-721. Doi: 10.1038/nri3520
Messas, E., Goudot, G. (2020). Behandlung von Karotisstenosen zur Primär- und Sekundärprävention von Schlaganfällen: Stand der Technik 2020: eine kritische Überprüfung.
Eur Heart J Suppl. 22(Suppl M): M35-M42. Doi: 10.1093/eurheartj/suaa162
Dossabhoy, S., Arya, S. (2021). Epidemiologie der atherosklerotischen Erkrankung der Halsschlagader.
Seminare für Gefäßchirurgie. 34 (1), 3-9. Doi: 10.1053/j.semvascsurg.2021.02.013
Jebari-Benslaiman, S., Galicia-García, U. (2022). Pathophysiologie der Atherosklerose.
Int J Mol Sci. 23(6): 3346. Doi: 10.3390/ijms23063346
Müller, М., Lyrer, P. (2020). Karotis-Stenting versus Endarteriektomie zur Behandlung der Karotisstenose.
Cochrane Database Syst Rev. 2020 (2): CD000515. Doi: 10.1002/14651858.CD000515.pub5
Saba, L., Yuan, C. (2018). Carotid Artery Wall Imaging: Perspective and Guidelines from the ASNR Vessel Wall Imaging Study Group and Expert Consensus Recommendations of the American Society of Neuroradiology.
AJNR Am J Neuroradiol. 39(2): E9-E31. Doi: 10.1002/14651858.CD000515.pub5
Inhalt
Vielen Dank für Ihren Kommentar!
Ihr Kommentar wurde zur Moderation weitergeleitet und wird in Kürze veröffentlicht. Wir werden Sie per E-Mail benachrichtigen, sobald er freigeschaltet ist.