
Как повысить вовлеченность пациентов: лучшие инструменты и практики

Оглавление
Будем откровенны: почти каждая медицинская организация пытается повысить вовлеченность пациентов. Но лишь немногим это удается.
Во время короткого визита врачам зачастую трудно найти общий язык с пациентами. Особенно с теми, кто настроен скептически или испытывает тревогу.
В этой статье мы расскажем, что вы могли делать не так и какие инструменты помогут вовлечь пациентов в процесс лечения.
Что такое вовлеченность пациентов и почему она важна?
Прежде всего, определимся с термином.
Вовлеченность пациентов означает привлечение людей к принятию решений об их лечении и побуждение их к активным действиям.
Речь идет не просто о записи к врачу или выполнении предписаний. Настоящее участие начинается тогда, когда человек осознает особенности своего состояния и уверенно принимает решения, касающиеся своего здоровья.
На практике вовлеченный пациент выглядит следующим образом:
-
задает вопросы, а не пассивно получает план лечения;
-
соблюдает рекомендации между посещениями;
-
использует дополнительные инструменты для отслеживания прогресса и получения информации;
-
остается на связи со специалистом.
Зачем повышать вовлеченность пациентов?
Для медицинских работников, больниц и частных клиник ответ заключается в повышении эффективности работы. Когда люди вовлечены в процесс лечения, они помогают:
-
сократить административную нагрузку за счет использования цифровых инструментов и порталов;
-
уменьшить эксплуатационные затраты за счет уменьшения числа неявок;
-
сэкономить время на консультациях за счет образовательных материалов, которые пациенты изучают перед визитом.
Для фармацевтических компаний, пытающихся преодолеть современные проблемы фармацевтической промышленности, ценность связана с приверженностью лечению и лояльностью к бренду. Более высокая вовлеченность помогает:
-
улучшить сбор данных о поведении пациентов и принятии ими решений;
-
увеличить доходы за счет сокращения отказов от терапии;
-
повысить узнаваемость бренда за счет формирования доверия и демонстрации непрерывной заботы.
5 ошибок, которые убивают вовлеченность пациентов
Давайте обсудим небольшие подводные камни, которые незаметно сводят на нет взаимодействие еще до его начала.
Ошибка #1: Информационная перегрузка
Вы когда-нибудь были на консультации, где врач сыпал медицинскими терминами и сложными понятиями? Когда пациент получает слишком много информации сразу, он чувствует себя скорее сбитым с толку, чем информированным.
Ошибка #2: Игнорирование эмпатии
Атмосфера во время посещения очень важна. Если врач кажется отстраненным или холодным, пациент захочет поскорее покинуть кабинет. Никакие модные приложения или порталы не смогут исправить недостаток сочувствия и плохое общение с пациентами.
Ошибка #3: Неумение интегрировать цифровые инструменты
Если вы не предлагаете приложения, порталы или телемедицину в рамках своих услуг, вы отстаете. Современные пациенты ожидают цифровых решений, чтобы быть в курсе событий и оставаться на связи с врачами.
Ошибка #4: Использование устаревших визуальных материалов
Некоторые медицинские работники все еще пытаются объяснить диагноз с помощью снимков МРТ, которые большинство людей не умеют читать. Или просто раздают общие брошюры. В обоих случаях пациенты теряют внимание и перестают быть вовлеченными.
Ошибка #5: Фокус на неверных метриках
Отслеживание только входов в систему или загрузок приложений не дает полной картины. Необходимо сосредоточиться на реальных результатах, таких как приверженность лечению, участие в программах и улучшение выбора в вопросах здоровья.
Лучшие стратегии для повышения вовлеченности

Что же на самом деле должны делать медицинские работники на практике? Давайте обсудим подходы, которые укрепляют доверие и побуждают людей следовать назначенному лечению.
Совместное принятие решений
Современные пациенты гораздо лучше осведомлены, чем прежде. Они читают, сравнивают варианты и приходят на прием с вопросами. Они больше не хотят пассивно слушать указания врача.
Совместное принятие решений отражает этот сдвиг. Оно предполагает, что врач и пациент вместе разбираются в ситуации, учитывают образ жизни человека и выбирают наиболее подходящий индивидуальный путь лечения.
Исследования это подтверждают. Исследование в журнале JAMA демонстрирует, что совместное принятие решений повышает активность участия пациентов в принятии решений и увеличивает их удовлетворенность.
Индивидуальное обучение пациентов
Большинство образовательных материалов в здравоохранении все еще слишком общие. Одни и те же брошюры, одни и те же объяснения для всех. Но то, что подходит одному человеку, может не подойти другому.
Чтобы изменить ситуацию, медицинские работники должны научиться адаптировать информацию под конкретного пациента. Для одних это означает описание болезни с помощью аналогий. Для других — более простой способ понять суть через короткую 3D-анимацию.
Когда люди четко понимают и чувствуют, что контролируют ситуацию, им гораздо легче дать информированное согласие на дальнейшее лечение.
Проактивная коммуникация и обратная связь
Общение врача с пациентом не ограничивается стенами клиники. Медицинские организации могут оставаться на связи с пациентами с помощью регулярных обновлений и последующих контактов через порталы, SMS и электронную почту.
В то же время пациенты могут поделиться своим опытом с помощью опросов или отзывов в приложении.
Для клиник такая обратная связь на вес золота: она показывает, насколько эффективны были усилия по вовлечению пациентов, и указывает на возможные пути дальнейшего совершенствования.
Геймификация
Медицина — дело серьезное, это бесспорно. Но игровым элементам есть место, когда речь идет о поддержании вовлеченности пациентов в процесс их лечения.
Геймификация может принимать различные формы:
-
отслеживание прогресса в области здоровья;
-
баллы и жетоны за пройденные этапы лечения;
-
небольшие поощрения (цифровые или реальные) за соблюдение плана лечения.
Добавление таких функций в медицинские приложения помогает пользователям почувствовать себя успешными и перейти к более здоровому образу жизни. Это подтверждают и исследования.
Согласно последним испытаниям, пользователи геймифицированных приложений для здоровья смогли увеличить ежедневную активность и более последовательно следовать планам лечения. Это привело к небольшим, но значимым улучшениям в состоянии здоровья.
Удобный пользовательский интерфейс (UX)
Разумеется, у каждой современной клиники должен быть хотя бы сайт или приложение. Но одного их наличия недостаточно. Цифровые инструменты должны быть удобными для пациентов: простыми, интуитивно понятными и наглядными.
Если пользователям трудно записаться на прием или проверить результаты, это плохой пользовательский опыт.
Хороший UX предполагает:
-
удобную навигацию с помощью меню и кнопок;
-
адаптивность под мобильные устройства и быстрое время загрузки;
-
четкий дизайн: шрифты, цвета и макеты;
-
удобные формы для записи (только необходимые поля);
-
визуальную обратную связь: подтверждения, индикаторы прогресса и сообщения об успехе.
Если вы предлагаете хорошо продуманный UX, вы избавляете пользователей от разочарования и облегчаете им возможность действовать.
Список лучших цифровых инструментов для вовлечения пациентов в 2026 году

Теперь, когда мы рассмотрели стратегии, пришло время взглянуть на цифровые инструменты для вовлечения пациентов, которые их реализуют. Но прежде чем мы углубимся в детали, ознакомьтесь с кратким обзором.
Медицинская 3D-визуализация
Многие люди лучше воспринимают медицинскую информацию, когда могут ее увидеть. Именно поэтому 3D-модели анатомии и обучающие видео очень полезны.
Во время консультации врачи могут использовать 3D-атласы, такие как VOKA 3D Anatomy & Pathology. Пациенты могут приближать, поворачивать модели органов и детально изучать системы организма.
Что касается динамических процессов, то медицинские работники могут показывать короткие анимации на планшетах или экранах телевизоров, чтобы сделать объяснения диагнозов или лечения более запоминающимися.
Оба визуальных решения позволяют врачам быстрее объяснить ситуацию, а пациентам лучше ее понять.
Плюсы:
-
повышение грамотности в вопросах здоровья;
-
повышение интерактивности консультаций;
-
укрепление доверия за счет упрощения диагностики и процедур.
Минусы:
-
требуется оборудование для правильной демонстрации;
-
дополнительные расходы на лицензирование и настройку оборудования.
Исследуйте человеческое тело в 3D с помощью VOKA
Попробуйте приложениеПорталы для пациентов
Такие порталы обеспечивают безопасный доступ к медицинским записям и позволяют пользователям управлять своим лечением вне клиники. Пациенты могут проверять результаты анализов, просматривать лекарства и получать доступ к образовательным материалам.
Кроме того, пациенты могут получать автоматические напоминания о необходимости записи на прием, отправлять сообщения своим лечащим врачам и решать вопросы оплаты или страховки.
Главное преимущество для клиник? Меньше рутинных хлопот: звонков, повторяющихся вопросов и ручных задач.
Плюсы:
-
обеспечение видимости и контроля над данными о здоровье;
-
улучшение связи с поставщиками с помощью безопасного обмена сообщениями;
-
сокращение административной нагрузки и экономия времени сотрудников.
Минусы:
-
риски для конфиденциальности и безопасности;
-
повышение стоимости и проблемы интеграции с системами EHR.
Платформы телездоровья
Платформы телездоровья позволяют пациентам общаться с врачами, не выходя из дома. Такие инструменты особенно полезны для людей, которые живут далеко от клиник или имеют проблемы с передвижением.
Люди могут присоединиться к безопасным видео- или аудиоконсультациям и получить цифровые рецепты. Виртуальные комнаты ожидания и онлайн-планирование позволяют организовать визиты, а интеграция с электронными медицинскими картами обеспечивает врачам полную картину состояния пациента.
Плюсы:
-
расширение доступа удаленных пациентов к медицинской помощи;
-
сокращение количества неявок и повышение удобства визитов;
-
обеспечение непрерывного мониторинга без личного присутствия;
-
экономия расходов для медицинских организаций и пациентов.
Минусы:
-
зависимость от надежности интернета и доступности устройств;
-
риски конфиденциальности и безопасности при проведении онлайн-консультаций;
-
ограниченная способность проводить физические обследования удаленно.
Системы удаленного мониторинга пациентов
Когда врачам нужно непрерывно отслеживать состояние пациентов, инструменты удаленного мониторинга просто необходимы. Особенно когда речь идет о хронических заболеваниях, где регулярные осмотры действительно важны.
С помощью носимых устройств люди могут измерять артериальное давление, уровень глюкозы и частоту сердечных сокращений. Затем инструменты удаленного мониторинга автоматически отправляют данные медицинским работникам, чтобы те могли заметить проблемы на ранней стадии и вмешаться, если что-то покажется подозрительным.
Пациенты могут отслеживать свои данные с помощью мобильных приложений, получая предупреждения о появлении аномальных показателей.
Плюсы:
-
выявление проблем на ранней стадии;
-
улучшение управления хроническими заболеваниями;
-
сокращение числа повторных госпитализаций и посещений скорой помощи.
Минусы:
-
необходимы инвестиции в специальные устройства;
-
обеспокоенность по поводу конфиденциальности и безопасности данных;
-
зависимость от соблюдения требований со стороны пациента.
Мобильные приложения для здоровья (mHealth)
Мобильные приложения — один из самых популярных инструментов привлечения пациентов в здравоохранении. Они позволяют людям контролировать здоровье 24/7 прямо со своего телефона.
Такие приложения охватывают широкий спектр задач: от фитнес-приложений (например, трекеров шагов) до инструментов для лечения диабета или психических расстройств. Многие из них отслеживают симптомы и устанавливают напоминания о приеме лекарств.
Для клиник и медицинских работников приложения mHealth обеспечивают более постоянный контроль за состоянием пациентов без дополнительной нагрузки.
Плюсы:
-
доступ к медицинской помощи в любое время;
-
помощь в управлении состояниями и отслеживании прогресса;
-
поощрение здоровых привычек.
Минусы:
-
различие в качестве и надежности;
-
потеря вовлеченности, если пациенты перестают пользоваться приложениями;
-
проблемы интеграции с системами EHR.
Чат-боты и виртуальные помощники
Когда пациентам нужны быстрые ответы, чат-боты и виртуальные помощники часто становятся первой точкой контакта. Они обеспечивают мгновенную поддержку — без ожидания звонка или визита.
Зачем интегрировать чат-бота на сайт или в приложение клиники? Он может автоматически обрабатывать большое количество рутинных запросов. Это означает сокращение числа звонков, меньшую нагрузку на персонал и более оперативные ответы для пациентов.
Со временем вы увидите повышение эффективности работы и сокращение расходов. Кроме того, ваша команда сможет сосредоточиться на более сложных случаях, где взаимодействие с человеком действительно имеет значение.
Плюсы:
-
мгновенная круглосуточная поддержка;
-
снижение нагрузки на медицинский персонал;
-
повышение удовлетворенности пациентов за счет быстрых ответов.
Минусы:
-
риск неточного ответа;
-
необходимость постоянных обновлений и обучения искусственному интеллекту.
Примеры вовлечения пациентов в реальной жизни

Вот что делают медицинские работники, чтобы помочь пациентам принять активное участие в охране своего здоровья.
Northwell Health: беседы о беременности с помощью искусственного интеллекта
Нью-Йоркская больница Northwell Health запустила чат-бот для беременных на базе искусственного интеллекта, чтобы поддержать будущих мам.
Он еженедельно рассылает персонализированные сообщения, основанные на стадии беременности и факторах риска. Это позволяет заметить небольшие изменения, которые могут указывать на проблемы.
Чат-бот связан с командой специалистов Northwell, поэтому, если ответы женщины указывают на серьезные проблемы, такие как преэклампсия, ее можно быстро направить на очное лечение. В экспериментальном проекте приняли участие 1 632 человека, 96 % сообщили об удовлетворенности опытом.
Почему это работает?
-
персонализация: индивидуальные сообщения для каждого этапа;
-
проактивная коммуникация: регулярные проверки и напоминания;
-
интеграция с командами по уходу для быстрой эскалации.
Access 360 от AstraZeneca: программа поддержки пациентов
Access 360 от AstraZeneca — это программа поддержки, которая упрощает доступ к лекарствам. Она предлагает руководства по страховому покрытию, предварительным авторизациям, координации работы аптек и управлению претензиями.
Кроме того, в рамках программы люди могут воспользоваться программами экономии на доплате и независимой помощи, чтобы финансовые проблемы не мешали получению медицинской помощи.
Access 360 информирует пациентов о ходе лечения. По итогу они чувствуют себя более уверенно, так как могут управлять терапией и соблюдать предписанные режимы.
Почему это работает?
-
более широкий доступ к лекарствам и финансовой поддержке;
-
повышение уверенности в управлении терапией;
-
более прочная связь с поставщиками медицинских услуг и фармацевтической поддержкой.
Atrium Health: виртуальная больница во время COVID-19
Во время пандемии COVID-19 компания Atrium Health запустила программу «виртуальная больница» для лечения пациентов на дому. Врачи и медсестры ежедневно следили за показателями, проводили виртуальные встречи и при необходимости направляли врача на дом.
В рамках программы было обслужено около 13 000 пациентов, и только 3 % из них нуждались в госпитализации.
Люди оценили удобство программы, постоянный контакт с врачами и своевременную консультацию без посещения больницы. Это было особенно полезно для пожилых людей, жителей сельских районов и людей с хроническими заболеваниями.
Почему это работает?
-
непрерывный дистанционный мониторинг с ежедневными проверками;
-
снижение нагрузки на ресурсы больницы;
-
улучшенный доступ для уязвимых групп населения.
Как измерить вовлеченность пациентов: показатели и рентабельность инвестиций
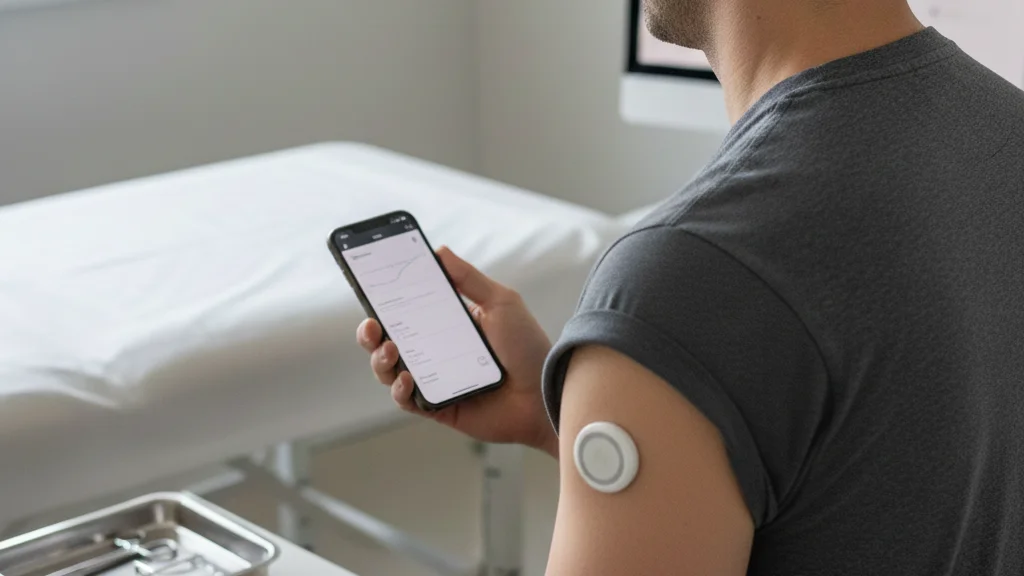
Отслеживание вовлеченности помогает медицинским организациям увидеть, что работает, а что нет. Вот контрольный список показателей, на которые можно опираться:
-
уровень активации — % пациентов, которые начинают пользоваться порталами, приложениями или телемедициной;
-
частота использования — как часто пациенты входят в систему, открывают приложения или взаимодействуют с цифровыми инструментами;
-
приверженность лечению — соблюдение планов лечения, прием лекарств, посещение встреч;
-
доля ответов — участие в опросах, формах обратной связи или образовательных модулях;
-
удовлетворенность — результаты по отзывам пациентов или Net Promoter Scores (NPS);
-
ROI — финансовые и операционные преимущества, такие как сокращение числа госпитализаций, уменьшение числа неявок и экономия времени персонала.
Рассчитать ROI очень просто:
1
Определение затрат
Технологии, обучение персонала, маркетинг, поддержка.
2
Оценка преимуществ
Улучшение результатов, рост эффективности, увеличение приверженности к лечению, снижение количества повторных госпитализаций.
3
Монетизация преимуществ
Присвойте долларовые значения (например, экономия средств за счет уменьшения числа посещений больницы).
4
ROI (%)
(Монетизированные выгоды - затраты) ÷ затраты × 100
Отслеживая эти показатели, клиники и фармацевтические компании могут увидеть реальную отдачу, обосновать инвестиции и улучшить стратегии вовлечения пациентов.
Заключение: построение эффективной стратегии вовлечения пациентов
Мы надеемся, что эти стратегии и цифровые инструменты для вовлечения пациентов дадут вам практические идеи для оптимизации повседневной работы вашей клиники. Даже небольшие изменения, такие как отправка напоминаний или показ коротких образовательных видео, имеют значение.
Если вы хотите начать привлекать пациентов с помощью анимации или интерактивных 3D-моделей, не стесняйтесь связаться с VOKA! Мы поможем вам найти или создать контент, соответствующий вашим потребностям, чтобы вы могли удивить пациентов на следующей консультации.
FAQ
1. Что такое вовлеченность пациентов в здравоохранение?
Простыми словами, вовлеченность пациентов — это когда люди принимают активное участие в охране своего здоровья. Они следят за лечением, делают осознанный выбор и используют инструменты, чтобы не сбиться с пути.
2. Как медицинские организации могут повысить вовлеченность пациентов?
Медицинские организации могут повысить вовлеченность, помогая людям оставаться активными участниками процесса лечения. Это означает обмен четкой информацией, регулярные проверки и использование анатомических приложений, видео и других цифровых инструментов, облегчающих жизнь пациентов.
3. Какие существуют примеры инструментов для вовлечения пациентов?
В качестве примеров можно привести порталы для пациентов, мобильные медицинские приложения, платформы телездоровья, системы удаленного мониторинга состояния пациентов, чат-боты, виртуальные помощники и средства визуализации.
4. Как измеряется вовлеченность пациентов?
К основным показателям относятся уровень активации, частота использования, приверженность планам лечения, частота ответов, оценка удовлетворенности и рентабельность инвестиций в вовлечение пациентов. Их отслеживание помогает клиникам и медицинским работникам понять, что работает, а что нет, и соответствующим образом скорректировать стратегии вовлечения.
5. Почему вовлечение пациентов важно?
Более высокая вовлеченность приводит к улучшению состояния здоровья и укреплению доверия между пациентами и врачами. Со стороны клиники это означает сокращение числа пропущенных приемов, меньшую нагрузку на персонал и снижение расходов в долгосрочной перспективе.
Оглавление
Спасибо за ваш комментарий!
Ваш комментарий отправлен на модерацию и скоро будет опубликован. Мы пришлем вам электронное письмо, как только он будет опубликован.